ओस्टियोसारकोमा (लैटिन ओस्टियोसारकोमा) एक घातक ट्यूमर है जो हड्डी के ऊतकों में उत्पन्न होता है। पता करें कि कौन सबसे अधिक बार ओस्टियोसारकोमा विकसित करता है, ओस्टियोसारकोमा क्या लक्षण हैं, ओस्टियोसारकोमा का संदेह होने पर क्या नैदानिक परीक्षण किया जाना चाहिए, और ओस्टियोसारकोमा का इलाज कैसे किया जाता है।
विषय - सूची:
- ओस्टियोसारकोमा - परिचय। हड्डी की संरचना
- ओस्टियोसारकोमा - जोखिम कारक
- ओस्टियोसारकोमा - लक्षण
- ओस्टियोसारकोमा - निदान
- ओस्टियोसारकोमा - वर्गीकरण। प्रगति का स्तर
- ओस्टियोसारकोमा - उपचार
- ओस्टियोसारकोमा - रोग का निदान
ओस्टियोसारकोमा (ओस्टियोसारकोमा, लैटिन)। ऑस्टियो सार्कोमा) का अक्सर युवा लोगों में निदान किया जाता है, खासकर गहन विकास की अवधि में।
यद्यपि ओस्टियोसारकोमा की घटना अपेक्षाकृत कम है (पोलिश आबादी में यह सालाना लगभग 80 नए मामले हैं), कैंसर के इस समूह को कम करके नहीं आंका जाना चाहिए।
कंकाल प्रणाली के साथ अस्पष्टीकृत समस्याओं के मामले में, एक संभावित नियोप्लास्टिक प्रक्रिया को हमेशा खारिज किया जाना चाहिए।
ओस्टियोसारकोमा का उपचार आमतौर पर आक्रामक और बहुआयामी होता है, और शीघ्र निदान से सफल चिकित्सा की संभावना बढ़ जाती है।
ओस्टियोसारकोमा - परिचय। हड्डी की संरचना
ओस्टियोसारकोमा का वर्णन करने से पहले, आइए उन अंगों पर एक संक्षिप्त नज़र डालें जिनमें ये ट्यूमर विकसित होते हैं - हड्डियां।
आकृति के कारण, कई प्रकार की हड्डियां होती हैं:
- लंबी हड्डियाँ
- छोटी हड्डियाँ
- चपटी हड्डियां
- विभिन्न आकार की हड्डियाँ
"हड्डी" नाम सुनकर, हममें से अधिकांश शायद एक लंबी हड्डी की कल्पना करते हैं। हमारे शरीर में लंबी हड्डियों के उदाहरणों में शामिल हैं
- प्रगंडिका
- जांध की हड्डी
- टिबियल हड्डी
- कुहनी की हड्डी
ओस्टियोसारकोमा के बारे में बात करते समय, हम मुख्य रूप से हड्डियों के इस समूह पर ध्यान केंद्रित करेंगे।
यह अनुमान लगाया जाता है कि लंबे हड्डियों में 80-90% ओस्टियोसारकोमा विकसित होते हैं।
लंबी हड्डी के निर्माण में 3 बुनियादी संरचनाएं हैं: समीपस्थ एपिफिसिस, शाफ्ट और डिस्टल एपिफिसिस। लंबी हड्डियों की जड़ें उपास्थि और फार्म आर्टिकुलर सतहों से ढकी होती हैं।
शाफ्ट और हड्डियों के आधार के बीच तथाकथित हैं बेसमेंट।
एक और बहुत ही महत्वपूर्ण तत्व मेटाफिस के भीतर स्थित है: विकास उपास्थि। विकास उपास्थि हड्डी को अनुदैर्ध्य रूप से विकसित करने में सक्षम बनाता है। जब विकास प्रक्रिया पूरी हो जाती है, तो यह उपास्थि हड्डी में बदल जाती है।
लंबी हड्डियों के एपिफेसेस वह स्थल हैं जहां ओस्टियोसारकोमा सबसे अधिक बार विकसित होता है।
उनमें, फीमर के डिस्टल एपिफिसिस और टिबिया के समीपस्थ एपिफिसिस, अर्थात् घुटने के जोड़ के तत्काल आसपास के क्षेत्र में स्थित संरचनाओं को प्रतिष्ठित किया जाना चाहिए।
यह अनुमान लगाया गया है कि ओस्टियोसारकोमा के आधे घुटने क्षेत्र में स्थित हैं।
इन ट्यूमर के लिए एक और अपेक्षाकृत सामान्य स्थान ह्यूमरस है। ओस्टियोसार्कोमास अक्षीय कंकाल (खोपड़ी, रीढ़, श्रोणि) में या हाथों और पैरों की छोटी हड्डियों में स्थित होता है।
ओस्टियोसारकोमा - जोखिम कारक
ओस्टियोसारकोमा के कारणों के बारे में कई परिकल्पनाएं हैं। इन ट्यूमर के विकास के पीछे विशिष्ट कारक अभी भी अज्ञात हैं।
कई रोगियों में, ओस्टियोसारकोमा का गठन तथाकथित के साथ जुड़ा हुआ लगता है विकास कूद, यानी लंबाई में तेजी से हड्डी का विकास। यह संबंध अस्थायी है (जीवन के दूसरे दशक में चरम घटना) और स्थानीयकरण (विकास उपास्थि के आसपास के क्षेत्र में विकसित होने वाले ओस्टियोसारकोमा)।
यह भी पढ़े: बढ़ते हुए दर्द, यानि कि बच्चों में मांसपेशियों में दर्द, जो कि जीव के विकास से संबंधित है
लिंग एक स्वतंत्र जोखिम कारक है: ओस्टियोसारकोमा पुरुषों में अधिक आम है (महिलाओं की तुलना में आवृत्ति 3: 2)।
पुराने रोगियों में, ओस्टियोसारकोमा पहले से मौजूद हड्डी रोग के आधार पर विकसित हो सकता है। मैं मुख्य रूप से विभिन्न प्रकार के अस्थि डिस्प्लासिस के बारे में बात कर रहा हूं, अर्थात् हड्डी के ऊतकों की असामान्य संरचना से संबंधित रोग।
एक अन्य जोखिम कारक आयनकारी विकिरण है: पहले विकिरणित हड्डियां नियोप्लास्टिक प्रक्रियाओं के उच्च जोखिम में होती हैं। यह जोखिम अवशोषित विकिरण की खुराक के साथ बढ़ता है।
हम अनुशंसा करते हैं: विकिरण बीमारी - लक्षण, उपचार और प्रभाव
यह भी ज्ञात है कि आनुवंशिक गड़बड़ी ऑस्टियोसारकोमा के गठन में एक भूमिका निभाती है। अब तक, कई ज्ञात जीन हैं जिनके उत्परिवर्तन ओस्टियोसारकोमा के विकास के बढ़ते जोखिम में योगदान कर सकते हैं।
ओस्टियोसारकोमा - लक्षण
पिछले अनुभाग में उल्लिखित ओस्टियोसारकोमा के विकास के जोखिम कारक बताते हैं कि हम इन नियोप्लाज्म के गठन के बारे में कितना कम जानते हैं। नतीजतन, ओस्टियोसारकोमा प्रोफिलैक्सिस की संभावनाएं भी बहुत कम हैं। इस कारण से, तथाकथित के नियमों का पालन करना बहुत महत्वपूर्ण है ऑन्कोलॉजिकल सतर्कता।
यह जानना लायक है कि ओस्टियोसारकोमा क्या लक्षण दे सकता है और जब इस ट्यूमर के निदान को गहरा करने के लिए बिल्कुल आवश्यक है।
- अस्थि दर्द
ओस्टियोसारकोमा का पहला और सबसे आम लक्षण हड्डी में दर्द है। बीमारी आमतौर पर एक विशिष्ट स्थान पर स्थानीय होती है। एक विशेष रूप से परेशान करने वाला लक्षण (जिसे ऑन्कोलॉजी में "लाल झंडा" कहा जाता है) दर्द है जो रात में होता है और रोगी को नींद से जगाता है।
- आसन्न नरम ऊतकों की सूजन
एक अन्य आम लक्षण आसन्न नरम ऊतकों की सूजन है। ट्यूमर की महत्वपूर्ण उन्नति के मामले में, ऐसा होता है कि ट्यूमर नग्न आंखों को दिखाई देता है।
कई अन्य विकृतियों के विपरीत, ओस्टियोसारकोमा शायद ही कभी प्रणालीगत लक्षणों का कारण बनता है
- रक्ताल्पता
- कम श्रेणी बुखार
- वजन घटना
- दुर्बलता
अचानक, गंभीर हड्डी का दर्द एक रोग संबंधी फ्रैक्चर से हो सकता है, जिसके परिणामस्वरूप उसमें विकसित होने वाले कैंसर द्वारा हड्डी की संरचना को कमजोर किया जा सकता है।
ओस्टियोसारकोमा - निदान
ओस्टियोसारकोमा के निदान में पहला चरण एक चिकित्सा इतिहास और शारीरिक परीक्षा है।
हड्डियों में किसी भी परिवर्तन की कल्पना करने के लिए, इमेजिंग परीक्षण करना आवश्यक है।
इमेजिंग का मूल प्रकार एक्स-रे है। ओस्टियोसारकोमा में एक्स-रे छवि विषम है: छवि हड्डी ऊतक विनाश और इसके निर्माण के दोनों बिंदु दिखा सकती है।
ओस्टियोसारकोमा के एक्स-रे पर एक विशेषता लक्षण तथाकथित है कॉडमैन के त्रिकोण, यानी पेरिओस्टेम का उत्थान नियोप्लास्टिक घुसपैठ के आसपास के क्षेत्र में होता है।
एक्स-रे छवि आपको पैथोलॉजी की कल्पना करने की अनुमति देती है, हालांकि इसकी सीमा और उन्नति की डिग्री के सटीक आकलन के लिए अतिरिक्त शोध की आवश्यकता होती है।
चुंबकीय अनुनाद इमेजिंग को हड्डियों (मायलॉइड गुहाओं) के अंदर, साथ ही आसपास के नरम ऊतकों को बेहतर रूप से देखने के लिए किया जाता है।
डायग्नोस्टिक्स का अगला चरण संभव मेटास्टैटिक सोसाइटी का पता लगाना है।
ओस्टियोसारकोमा एक घातक नवोप्लाज्म है जो रक्तप्रवाह के माध्यम से मेटास्टेसाइज कर सकता है।
यह अनुमान लगाया गया है कि निदान पर, लगभग 15% रोगियों में इमेजिंग परीक्षणों में मेटास्टेस दिखाई देते हैं।
ओस्टियोसारकोमा में फेफड़ों के भीतर मेटास्टेसाइज करने की प्रवृत्ति होती है, इसलिए छाती का एक्स-रे या सीटी स्कैन भी किया जाना चाहिए।
इसके अलावा, ओस्टियोसारकोमा का निदान पूरे कंकाल की scintigraphic परीक्षा के लिए एक संकेत है। स्किंटिग्राफी से अन्य हड्डियों में स्थित ट्यूमर फॉसी की कल्पना करना संभव हो जाता है।
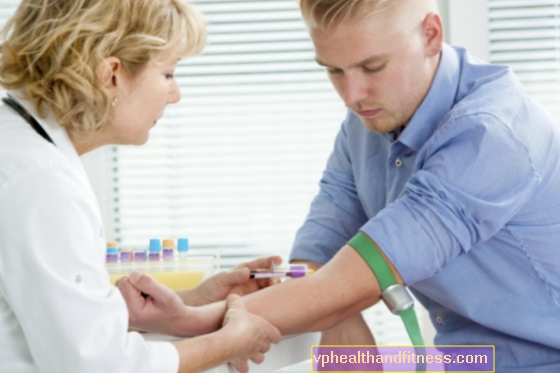
हालांकि इमेजिंग परीक्षण अक्सर घाव की खराबी पर संदेह करते हैं, अंतिम निदान हिस्टोपैथोलॉजिकल सत्यापन के बाद ही संभव है। एक हिस्टोपैथोलॉजिकल परीक्षा करने के लिए, रोग से प्रभावित ऊतक का एक नमूना लेना आवश्यक है।
इस तरह के एक खंड को एक हड्डी बायोप्सी के दौरान प्राप्त किया जाता है। पैथोलॉजिस्ट प्राप्त सामग्री को एक विशेष उपचार के अधीन करता है और फिर एक माइक्रोस्कोप के तहत इसकी जांच करता है। हिस्टोपैथोलॉजिकल परीक्षा का परिणाम निदान को स्थापित करने और उन्नति के प्रकार और डिग्री के अनुसार नियोप्लाज्म को वर्गीकृत करने की अनुमति देता है।
ओस्टियोसारकोमा - वर्गीकरण। प्रगति का स्तर
ओस्टियोसारकोमा को विभिन्न मानदंडों के अनुसार वर्गीकृत किया जा सकता है। पहले प्रकार का मूल्यांकन ट्यूमर ग्रेड है, जिसे ग्रेडिंग कहा जाता है।
ग्रेडिंग इस सवाल का जवाब देता है कि अध्ययन के तहत ट्यूमर की कोशिकाओं में घातक लक्षण कितने गंभीर हैं।
ओस्टियोसारकोमा के लिए ग्रेडिंग स्केल चार ग्रेड (जी 1 से जी 4 तक) है, जिसमें जी 1 कम ग्रेड, जी 2 मध्यम और जी 3 और जी 4 उच्च है। प्रत्येक समूह से संबंधित ओस्टियोसारकोमा के उदाहरण हैं:
- जी 1 - ओस्टियोसारकोमा
- जी 2 - एक्स्ट्रोसारकोमा
- जी 3 और जी 4 - शास्त्रीय, एंजियोसार्कोमा, छोटी कोशिका ओस्टियोसारकोमा
ओस्टियोसारकोमा के मूल्यांकन का दूसरा महत्वपूर्ण घटक नैदानिक चरण है, तथाकथित मचान।
जैसा कि कई अन्य घातक नियोप्लाज्म्स के मामले में, TNM वर्गीकरण का उपयोग नैदानिक चरण का आकलन करने के लिए किया जाता है, जो ट्यूमर की तीन बुनियादी विशेषताओं के आधार पर होता है: प्राथमिक ट्यूमर का आकार (टी - ट्यूमर), स्थानीय लिम्फ नोड्स (एन - नोड्स) में मेटास्टेस की उपस्थिति और दूर के मेटास्टेसिस की उपस्थिति। एम - मेटास्टेसिस)।
ओस्टियोसारकोमा का मंचन निम्नलिखित प्रतीकों द्वारा दर्शाया गया है:
I. फ़ीचर टी (ट्यूमर का आकार):
- T0 - कोई प्राथमिक ध्यान नहीं
- T1 - 8 सेमी (अधिकतम आयाम में) से अधिक या बराबर प्राथमिक घाव
- T2 - 8 सेमी (अधिकतम आयाम में) से बड़ा प्राथमिक घाव
- टी 3 - एक ही हड्डी के भीतर अन्य ट्यूमर के घाव
द्वितीय। फ़ीचर एन (आसपास के लिम्फ नोड्स):
- N0 - आसपास के लिम्फ नोड्स में कोई मेटास्टेस नहीं है
- एन 1 - आसपास के लिम्फ नोड्स में मौजूद मेटास्टेस
तृतीय। सुविधा एम (दूर के मेटास्टेस):
- M0 - कोई दूर का मेटास्टेस नहीं
- एम 1 - दूर के मेटास्टेस मौजूद हैं
ओस्टियोसारकोमा - उपचार
ओस्टियोसारकोमा का उपचार संयुक्त है: ट्यूमर हटाने की सर्जरी और अतिरिक्त औषधीय उपचार (कीमोथेरेपी) दोनों महत्वपूर्ण हैं।
नियोप्लाज्म के इस समूह के उपचार में रेडियोथेरेपी थोड़ी प्रभावशीलता दिखाती है।
ओस्टियोसारकोमा उपचार का मूल चरण सर्जरी है, जिसमें स्वस्थ ऊतक के उचित मार्जिन के साथ ट्यूमर को पूरी तरह से हटाने में शामिल है।
अतीत में, ओस्टियोसारकोमा के निदान को अक्सर अंग विच्छेदन की आवश्यकता होती है। आजकल, पुनर्निर्माण सर्जरी तकनीकों में प्रगति के लिए धन्यवाद, आमतौर पर कम कट्टरपंथी प्रक्रियाएं करना संभव है जो अंग को बचाते हैं।
हम अनुशंसा करते हैं: निचले और ऊपरी अंग प्रोस्थेसिस
ऑस्टियोसारकोमा के उपचार के उपचार में कीमोथेरेपी के दो चरण भी शामिल हैं: नवदुर्गा और सहायक रसायन चिकित्सा।
- नवदजुवंत कीमोथेरेपी
निअज्जुवंत कीमोथेरेपी सर्जरी से पहले प्रशासित की जाती है और ट्यूमर के आकार को कम करने की अनुमति देती है, इस प्रकार इसके छांटने में सुविधा होती है। प्रीऑपरेटिव कीमोथेरेपी के लिए एक अच्छी प्रतिक्रिया भी एक अनुकूल रोगविज्ञानी कारक है।
- सहायक रसायन चिकित्सा
ट्यूमर की लकीर की सर्जरी के बाद एडजुवेंट कीमोथेरेपी दी जाती है। इसके उपयोग का मुख्य उद्देश्य तथाकथित को नष्ट करना है माइक्रोमास्टेसिस, जो अवशिष्ट ट्यूमर कोशिकाएं हैं जो मुख्य ट्यूमर द्रव्यमान को हटाने के बावजूद शरीर में रहती हैं।
ऑस्टियोसारकोमा कीमोथेरेपी में संयोजन में आमतौर पर कई दवाओं का उपयोग किया जाता है। सबसे अधिक इस्तेमाल किया जाता है:
- डॉक्सोरूबिसिन
- सिस्प्लैटिन
- ifosfamide
- etoposide
- methotrexate
मल्टी-ड्रग थेरेपी के साइड इफेक्ट्स का एक उच्च जोखिम होता है, इसलिए कीमोथेरेपी से गुजरने वाले रोगियों को आंतरिक अंगों (यकृत, गुर्दे, हृदय) के कार्यों के साथ-साथ अस्थि मज्जा द्वारा बिगड़ा रक्त कोशिका के उत्पादन के कारण होने वाली संक्रामक जटिलताओं की लगातार निगरानी की जानी चाहिए।
ओस्टियोसारकोमा - रोग का निदान
ओस्टियोसारकोमा का पूर्वानुमान कई कारकों पर निर्भर करता है, हालांकि, निदान में कैंसर का चरण प्रमुख महत्व का है।
यदि बीमारी का पता एक सीमित चरण में लगाया जाता है, तो मेटास्टेस से पहले लिम्फ नोड्स या दूर के अंगों का विकास होता है, रोग का निदान बहुत बेहतर होता है।
वर्तमान में प्रयोग की जाने वाली चिकित्सा पद्धति:
- पूर्व कीमोथेरेपी
- शल्य चिकित्सा की प्रक्रिया
- पश्चात कीमोथेरेपी
60-70% की सीमा में 5 साल की जीवित रहने की दर प्राप्त करने की अनुमति देता है।
मेटास्टैटिक चरण में ओस्टियोसारकोमा से बदतर रोग का निदान लागू होता है, साथ ही इस ट्यूमर की पुनरावृत्ति के मामले भी।
ग्रंथ सूची:
- "ओस्टियोसारकोमा" जे। रिटर, एस.एस. बिलेक, एनल्स ऑफ ऑन्कोलॉजी, वॉल्यूम 21, अंक suppl_7, अक्टूबर 2010
- "ओस्टियोसारकोमा" पिक्सी, पी। अनाथनेट जे दुर्लभ डिस (2007) 2: 6. https://doi.org/10.1186/1750-1172-2-6
- "वयस्कों में प्राथमिक घातक अस्थि ट्यूमर वाले रोगियों में नैदानिक और चिकित्सीय प्रबंधन के लिए सिफारिशें" पी। रुटोवस्की एट। ऑन्कोलॉजी 2011 के जर्नल, वॉल्यूम 61 नंबर 2, 159-168
--objawy-diagnostyka-leczenie_1.jpg)
इस लेखक के और लेख पढ़ें
--objawy-diagnostyka-leczenie.jpg)







---badanie-drg-ciowych-i-trzustki.jpg)